La psoriasis es una afección que provoca la aparición de erupciones rojas, escamosas y queratinizadas en la piel, cubiertas de escamas de color blanco plateado.
Por lo general, estas erupciones aparecen en los codos, las rodillas, el cuero cabelludo y la zona lumbar, pero también se pueden observar en otros lugares. La mayoría de las personas tienen erupciones leves. En algunos casos pueden picar o doler.
En nuestro país, alrededor del 1% de la población padece psoriasis; La pitiriasis versicolor es común entre los indígenas del norte. Hombres y mujeres enferman al mismo ritmo. Los primeros síntomas de la psoriasis suelen aparecer antes de los 30 años, pero no es infrecuente la aparición más tardía de la psoriasis. La gravedad de la psoriasis varía mucho de persona a persona. Para algunas personas, la psoriasis es un poco molesta, pero para otras, la psoriasis dificulta llevar una vida normal.
La psoriasis es una enfermedad crónica que suele entrar en fases de remisión, es decir.
La psoriasis ocurre cuando el cuerpo acelera la reproducción de las células de la piel. Las células de la piel normalmente se producen y reemplazan cada 3-4 meses, pero en la psoriasis este proceso se acorta a 3-7 días. Esto conduce a una acumulación de células de la piel, lo que provoca la aparición de cambios característicos en el cuerpo.
Las causas de la psoriasis no están del todo claras; Se cree que el aumento de la producción de células de la piel está relacionado con trastornos del sistema inmunológico. El sistema inmunológico es la defensa natural del cuerpo contra infecciones y enfermedades, pero en las personas con psoriasis ataca por error las células sanas de la piel.
La psoriasis se puede heredar y por ello se cree que esta enfermedad tiene un factor genético. Sin embargo, todavía no está claro exactamente qué papel juega la genética en el desarrollo de la psoriasis.
Síntomas de la psoriasis
En la mayoría de los casos, la psoriasis se presenta de forma cíclica: cada pocas semanas o meses la enfermedad empeora, luego los síntomas se vuelven menos notorios o desaparecen y se produce la remisión.
Existen diferentes tipos de psoriasis. Muchos padecen una sola forma de psoriasis, aunque es posible sufrir dos formas diferentes al mismo tiempo. Un tipo puede convertirse en otro tipo o empeorar. Si sospecha de psoriasis, debe consultar a un médico.
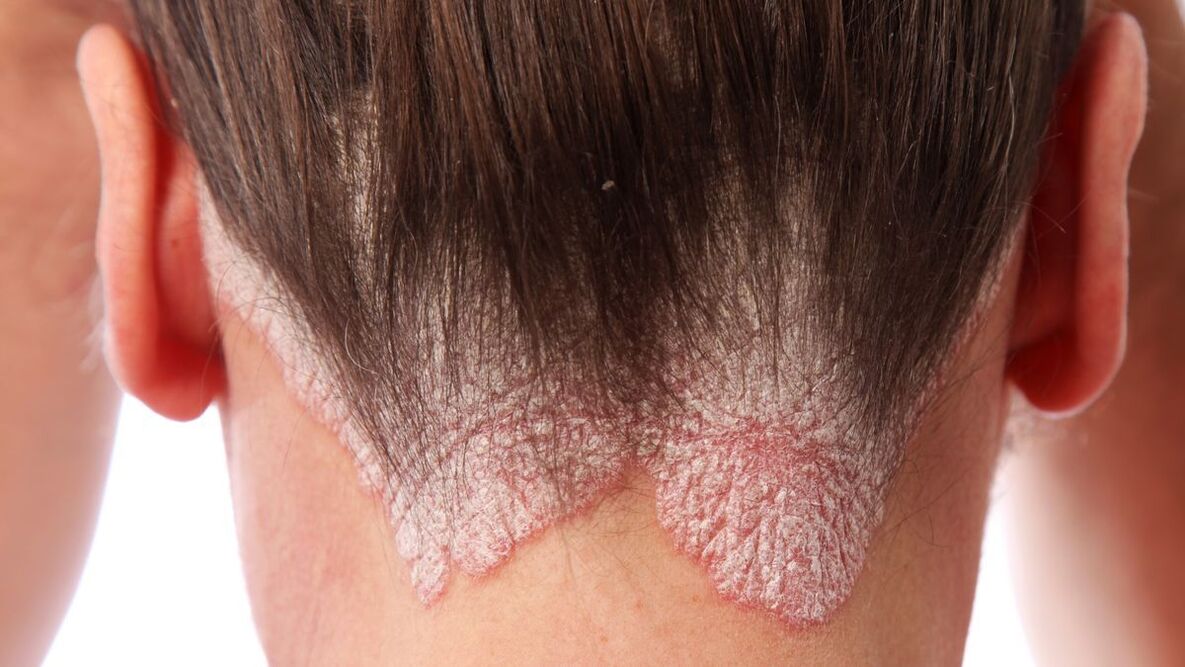
Tipos comunes de psoriasis
Psoriasis ordinaria (en forma de placa).Esta es la forma más común de psoriasis y representa aproximadamente el 90% de todos los casos. Los síntomas son formaciones cutáneas rojas y secas llamadas placas que están cubiertas de escamas de color blanco plateado. Suelen aparecer en los codos, las rodillas, el cuero cabelludo y la zona lumbar, pero también pueden aparecer en otras localizaciones. Las placas pueden causar picazón y/o dolor. En casos graves, la piel de las articulaciones puede desgarrarse y sangrar.
Psoriasis del cuero cabelludo (psoriasis seborreica)Puede ocurrir en el cuero cabelludo o áreas de la piel adyacentes, así como en la espalda y el pecho. Provoca erupciones rojizas cubiertas de densas escamas de color blanco plateado. En algunas personas, esta forma de psoriasis provoca una picazón intensa, mientras que en otras no causa ninguna molestia. En los casos más graves, puede producirse caída del cabello, normalmente de forma temporal.
Psoriasis ungueal.Aproximadamente la mitad de las personas con psoriasis, la enfermedad se propaga a las uñas. Con la psoriasis, se pueden formar pequeños hoyos o depresiones en las uñas y estas pueden perder color y forma. A menudo las uñas se aflojan y se separan del lecho ungueal en el que se encuentran. En casos severos, las uñas pueden desmoronarse.
Para la psoriasis guttataAparecen pequeñas placas (menos de 1 cm) en forma de gota en el pecho, brazos, piernas y debajo del pelo de la cabeza. Es probable que la psoriasis guttata desaparezca por completo en unas pocas semanas, pero en algunas personas se convierte en psoriasis normal. Este tipo de psoriasis a veces ocurre después de una infección de garganta por estreptococos y es más común en niños y adolescentes.
Psoriasis de las arrugas- Se ven afectados los pliegues de la piel, por ejemplo debajo de los brazos, en la ingle, entre las nalgas o debajo de las glándulas mamarias. Pueden aparecer erupciones grandes y suaves en algunas o todas estas áreas. Los síntomas empeoran con la fricción y la sudoración, por lo que pueden resultar especialmente incómodos en climas cálidos.
psoriasis pustulosa
Una forma más rara de psoriasis en la que se forman pústulas (ampollas que contienen pus) en la piel. Diferentes formas de psoriasis pustulosa afectan diferentes partes del cuerpo.
Psoriasis pustulosa generalizada (soriasis de von Zumbusch). Las pústulas aparecen en grandes áreas de la piel y se desarrollan muy rápidamente. El pus está formado por glóbulos blancos y su aparición no siempre está directamente relacionada con una infección. Las pústulas pueden reaparecer cíclicamente cada pocos días o semanas. Al inicio de estos ciclos, la psoriasis de Zumbusch puede provocar fiebre, escalofríos, pérdida de peso y fatiga crónica.
Psoriasis palmoplantar.Se forman pústulas en las palmas de las manos y en las plantas de los pies. Las pústulas se convierten gradualmente en placas redondas de color marrón con escamas, que luego se desprenden de la piel. Las pústulas pueden reaparecer cada pocos días o semanas.
Acrodermatitis pustulosa (acropustulosis).Se forman pústulas en los dedos de manos y pies. Luego, las pústulas estallan, dejando áreas de color rojo brillante que pueden filtrar líquido o desprenderse. Puede provocar deformaciones dolorosas de las uñas.
Psoriasis eritrodérmica (eritrodermia psoriásica)
La psoriasis eritrodérmica es una forma rara de psoriasis que afecta a casi toda la superficie de la piel. Esto causa picazón o ardor severo. Debido a la psoriasis eritrodérmica, su cuerpo puede perder proteínas y líquidos. Esto puede provocar otras complicaciones como infecciones, deshidratación, insuficiencia cardíaca, hipotermia y agotamiento.
Causas de la psoriasis
La psoriasis ocurre cuando las células de la piel se dividen y transforman más rápido de lo habitual. Las causas de la psoriasis no se comprenden completamente. El cuerpo produce nuevas células en la capa más profunda de la piel. Estas células se mueven gradualmente hacia arriba. Una vez que llegan a la superficie, mueren y se desprenden. Este proceso suele ocurrir de forma paulatina y pasa desapercibido para nosotros. Las células de la piel se renuevan cada 3-4 semanas.
Para las personas con psoriasis, este proceso sólo lleva de 3 a 7 días. Como resultado, las células que aún no están completamente formadas se acumulan rápidamente en la superficie de la piel y dan lugar a erupciones rojas, escamosas y queratinizadas que están cubiertas de escamas de color blanco plateado. Se cree que las células de la piel cambian más rápidamente en personas con psoriasis debido a un sistema inmunológico debilitado.
El sistema inmunológico es el sistema de defensa del cuerpo que lo ayuda a combatir las infecciones. Uno de los tipos de células más importantes que utiliza el sistema inmunológico son los llamados linfocitos T.
Las células T normalmente viajan por todo el cuerpo, encontrando y combatiendo infecciones. En personas con psoriasis, atacan por error a las células sanas de la piel. Esto hace que el sistema inmunológico produzca más células T y también reproduzca nuevas células de la piel más rápido de lo habitual.
No está del todo claro qué causa exactamente que el sistema inmunológico se debilite, aunque ciertos genes y factores ambientales pueden influir.
Desencadenante de la psoriasis
Para muchas personas, los síntomas de la psoriasis aparecen o empeoran después de un evento específico, llamado desencadenante. Conocer los desencadenantes puede ayudarle a evitar que los síntomas empeoren. Ejemplos de desencadenantes comunes:
- una lesión en la piel como un corte, abrasión, picadura de insecto o quemadura solar (llamado fenómeno de Koebner);
- abuso de alcohol;
- Fumar;
- Estrés;
- cambios hormonales, particularmente en mujeres (por ejemplo, durante la pubertad y la menopausia);
- ciertos medicamentos como litio, algunos antipalúdicos, medicamentos antiinflamatorios como ibuprofeno, inhibidores de la ECA (utilizados para tratar la presión arterial alta) y betabloqueantes (utilizados para tratar la insuficiencia cardíaca);
- Garganta estreptocócica: algunas personas, especialmente niños y adultos jóvenes, desarrollan una forma de psoriasis llamada psoriasis guttata después de una infección de garganta estreptocócica, aunque la mayoría de las personas no desarrollan psoriasis después de una infección de garganta estreptocócica.
- otras enfermedades del sistema inmunológico, como: B. VIH, que causan o empeoran la psoriasis.
La psoriasis no es contagiosa y, por tanto, no puede transmitirse de una persona a otra.
Diagnóstico de psoriasis
Un examen externo de la piel suele ser suficiente para diagnosticar la psoriasis.
En casos más raros, se puede tomar una biopsia (una pequeña muestra de piel), que luego se envía a un laboratorio para ser examinada con un microscopio. Esto ayuda a identificar el tipo específico de psoriasis y descartar otras afecciones de la piel como la dermatitis seborreica, el liquen plano, el liquen simple crónico y el liquen rosado.
Como regla general, el diagnóstico y tratamiento de la psoriasis se lleva a cabo bajo la supervisión de un dermatólogo, un especialista en enfermedades de la piel. Si su médico sospecha que tiene artritis psoriásica, que a veces ocurre como una complicación de la psoriasis, es posible que lo derive a un reumatólogo. Un reumatólogo es un médico que se especializa en artritis.
Es posible que le realicen análisis de sangre para descartar otras afecciones, como artritis reumatoide, y radiografías de las articulaciones afectadas.
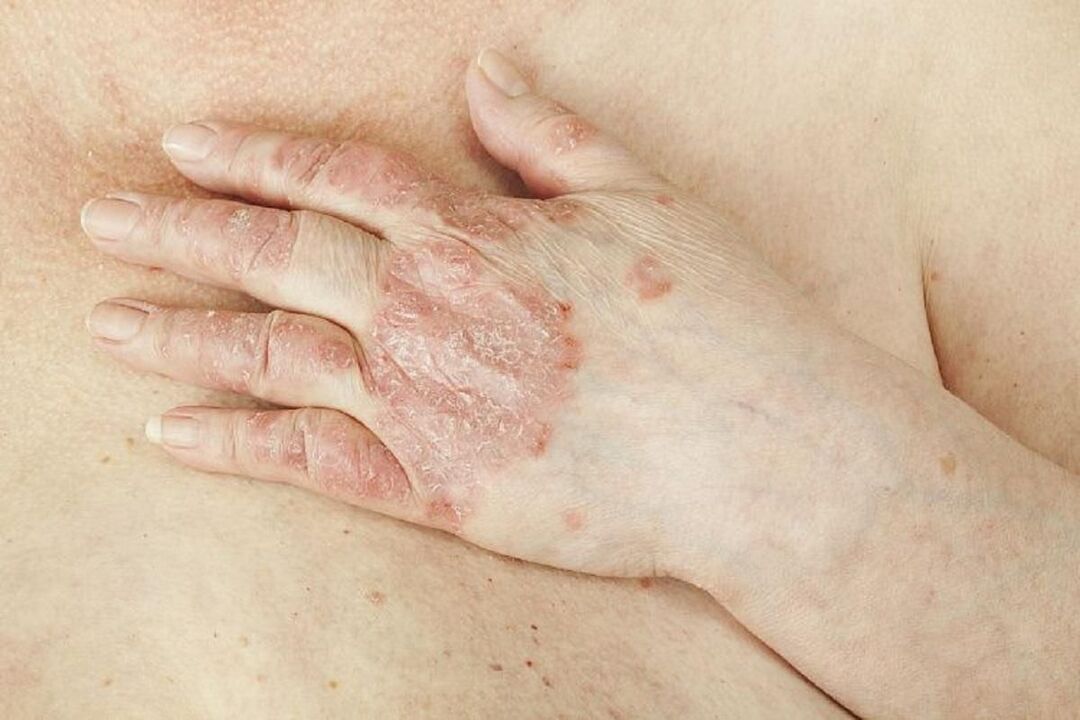
Tratamiento de la psoriasis
No es posible curar completamente la psoriasis, pero con la ayuda del tratamiento es posible reducir la gravedad y la frecuencia de sus exacerbaciones. Como regla general, el tratamiento de la psoriasis se realiza bajo la supervisión de un dermatólogo; si las articulaciones se ven afectadas, se prescribe una consulta con un reumatólogo. Si los síntomas de la psoriasis son graves y no responden bien al tratamiento, su médico puede derivarlo para hospitalización al departamento de dermatología.
Los métodos de tratamiento individuales se utilizan según el tipo y la gravedad de la psoriasis y la zona de piel afectada por la enfermedad. Si los síntomas de la psoriasis son moderados y no empeoran, el médico puede limitarse a prescribir remedios externos, por ejemplo en forma de crema. En la etapa aguda, generalmente se prescribe un tratamiento más serio con medicamentos por vía oral.
Existe una amplia gama de opciones de tratamiento para la psoriasis, pero puede resultar difícil determinar cuál es el más eficaz. Hable con su médico si siente que su tratamiento no está ayudando o si experimenta efectos secundarios molestos.
Los métodos de tratamiento se dividen en 3 categorías:
- tratamiento local: se aplican cremas y ungüentos sobre la piel;
- Fototerapia: su piel está expuesta a cierto tipo de rayos ultravioleta;
- sistémico: tomar o inyectar medicamentos que tienen un efecto terapéutico en todo el cuerpo.
A menudo se combinan diferentes métodos de tratamiento. Dado que los pacientes con psoriasis requieren un tratamiento a largo plazo, es útil crear un plan escrito para las intervenciones farmacológicas diarias. Su médico debe controlar su afección con regularidad y ajustar su plan de tratamiento si es necesario.
Tratamiento local de la psoriasis.
Por lo general, el tratamiento local se prescribe inicialmente para la psoriasis leve a moderada. Este tratamiento consiste en aplicar cremas y ungüentos sobre la piel. Para algunas personas, esto es suficiente para controlar la enfermedad. Si sufre de psoriasis del cuero cabelludo, puede ser candidato para una combinación de champú y ungüento.
Corticosteroides tópicosComúnmente utilizado para tratar la psoriasis leve a moderada en diversas partes del cuerpo. Los corticosteroides ayudan a reducir la inflamación. Esto ralentiza la división de las células de la piel y alivia la picazón. Los corticosteroides tópicos varían en potencia de leves a muy fuertes. Existen diferentes corticosteroides que se diferencian por la fuerza de su efecto en el cuerpo.
Utilice corticosteroides tópicos sólo con la aprobación de su médico. Los corticosteroides tópicos más fuertes requieren receta médica y solo deben usarse en áreas pequeñas de la piel o placas particularmente densas. El uso excesivo de corticosteroides tópicos puede provocar adelgazamiento de la piel.
Análogos de la vitamina Den forma de crema a menudo se usan junto con o en lugar de corticosteroides tópicos para la psoriasis leve a moderada de las extremidades, el cuerpo y el cuero cabelludo. Ralentizan la proliferación de las células de la piel. También tienen efectos antiinflamatorios. Los análogos de la vitamina D incluyen sustancias como el calcipotriol y el calcitriol. Si no se excede la dosis recomendada, casi no tienen efectos secundarios.
inhibidores de la calcineurina,como tacrolimus y pimecrolimus son medicamentos que reducen la actividad del sistema inmunológico y ayudan a aliviar la inflamación. A veces se usan para tratar la psoriasis en áreas sensibles de la piel (cuero cabelludo, genitales y pliegues de la piel) cuando los corticosteroides tópicos no han sido efectivos.
Estos medicamentos pueden causar irritación de la piel o sensación de ardor o picazón cuando comienza a tomarlos, pero esto generalmente desaparece en una semana.
alquitrán de hullaEs un aceite espeso y viscoso que es probablemente el tratamiento más antiguo para la psoriasis. El mecanismo de acción no está del todo claro, pero ayuda a aliviar la descamación, la inflamación y el picor. La resina se puede utilizar para la psoriasis de las extremidades, el cuerpo y el cuero cabelludo cuando otros agentes tópicos han resultado ineficaces.
El alquitrán de hulla puede manchar la ropa y la ropa de cama y tiene un olor fuerte. Se puede utilizar en combinación con fototerapia (ver más abajo).
sustanciaHidroxiantronase ha utilizado para tratar la psoriasis durante 50 años. Suprime eficazmente la proliferación de células de la piel y casi no tiene efectos secundarios. Sin embargo, si está demasiado concentrado puede provocar quemaduras.
Suele utilizarse para el tratamiento a corto plazo de la psoriasis de las extremidades o del cuerpo bajo supervisión médica porque deja marcas en todo lo que entra en contacto, incluida la piel, la ropa y los objetos. Se aplica sobre la piel (con las manos enguantadas) y se deja actuar durante 10 a 60 minutos y luego se lava. El ditranol se puede utilizar en combinación con fototerapia (ver más abajo).
Fototerapia para la psoriasis
La fototerapia utiliza luz natural o artificial para tratar la psoriasis. La fototerapia con luz artificial se puede realizar en hospitales y en algunos centros especializados, normalmente bajo la supervisión de un dermatólogo. La fototerapia no es lo mismo que el bronceado.
Fototerapia con rayos UVB.La fototerapia ultravioleta B (UVB) utiliza luz en longitudes de onda visibles para el ojo humano. La luz ralentiza la reproducción de las células de la piel y es un tratamiento eficaz para algunos tipos de psoriasis que no responden a los tratamientos tópicos. Cada sesión dura unos minutos, pero es posible que tengas que ir al hospital dos o tres veces por semana durante 6 a 8 semanas.
Terapia PUVA- Se trata de un efecto combinado de los rayos ultravioleta con fotosensibilizadores (sustancias que aumentan la sensibilidad de la piel a la luz). En este tratamiento, primero se le recetará un medicamento furocumarina (por ejemplo, ammifurina) en forma de tableta o crema. Luego, la piel se expone a la radiación ultravioleta A. Esta radiación penetra más profundamente en la piel que la radiación ultravioleta B.
La terapia PUVA se puede utilizar para la psoriasis grave que no responde a otros tratamientos. Efectos secundarios: náuseas, dolor de cabeza, ardor y picazón. Es posible que deba usar anteojos especiales durante las 24 horas posteriores al tratamiento para evitar la aparición de cataratas. No se recomienda utilizar este tratamiento durante mucho tiempo ya que aumenta el riesgo de cáncer de piel.
Fototerapia combinada.La combinación de fototerapia con otros métodos de tratamiento a menudo aumenta la eficacia. Algunos médicos utilizan la fototerapia UVB en combinación con alquitrán de hulla porque el alquitrán hace que la piel sea más sensible a la luz. Combinar fototerapia con crema de ditranol también puede ser eficaz (esto se llama tratamiento de Ingram).
Ingredientes activos sistémicos no biológicos contra la psoriasis
Si tiene psoriasis grave u otros tratamientos no han sido efectivos, su dermatólogo puede recetarle tratamientos sistémicos, que son productos que se toman por vía oral o inyectados. Estos tratamientos pueden ser muy eficaces, pero cada uno tiene efectos secundarios potencialmente peligrosos que deben considerarse antes de comenzar la terapia.
Existen dos tipos principales de tratamientos sistémicos: no biológicos (normalmente en forma de comprimidos o cápsulas) y biológicos (normalmente en forma de inyecciones). Se describen en detalle a continuación.
Un fármaco antimetabolito puede ayudar a controlar la psoriasis al ralentizar la producción de células de la piel y suprimir la inflamación. Puede causar náuseas y afectar la producción de células sanguíneas. El uso prolongado puede provocar disfunción hepática. Las personas con enfermedad renal no deben tomarlo y no deben consumir alcohol mientras lo toman.
Puede ser muy perjudicial para el feto en desarrollo, por lo que las mujeres deben utilizar métodos anticonceptivos mientras toman este medicamento y hasta 3 meses después de completar el tratamiento. También puede afectar el desarrollo de los espermatozoides, por lo que los hombres no deben participar en la concepción de un hijo durante el tratamiento y hasta 3 semanas después de finalizar el curso.
Un inmunosupresor es un medicamento que inhibe el sistema inmunológico. Originalmente se usaba para prevenir el rechazo de trasplantes de órganos, pero también se ha demostrado que es eficaz en el tratamiento de todo tipo de psoriasis. Aumenta la probabilidad de enfermedad renal y presión arterial alta.
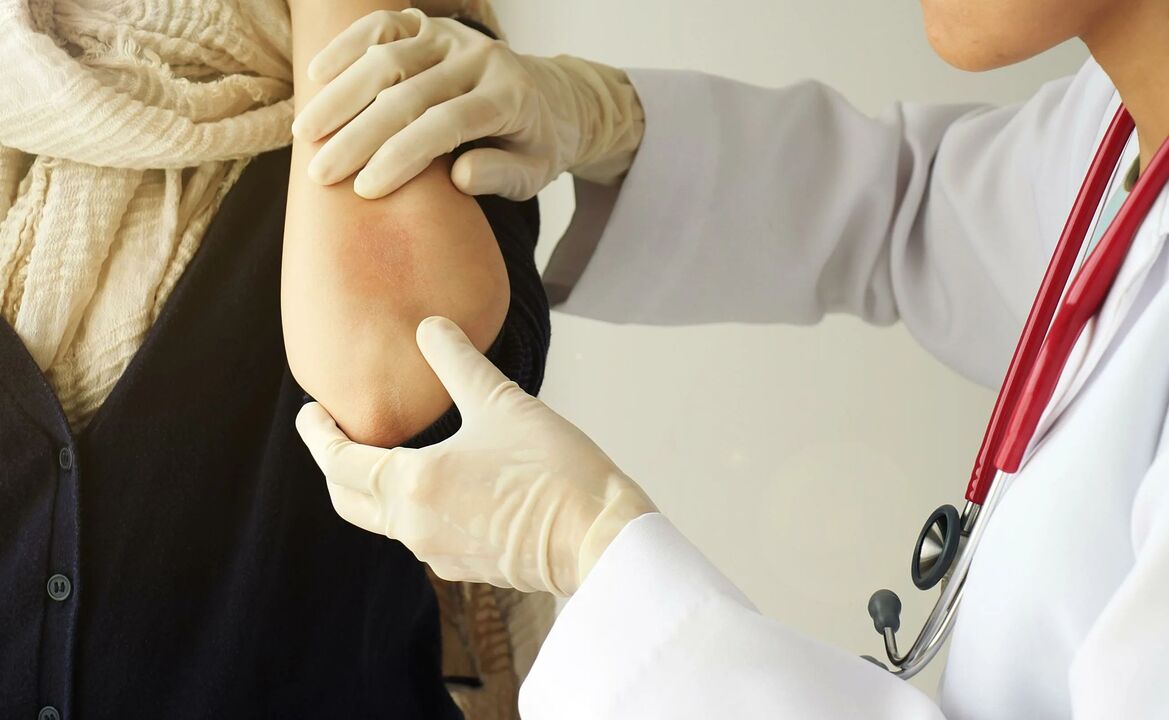
Medicamentos biológicos para la psoriasis.
Los medicamentos biológicos reducen la inflamación al atacar las células hiperactivas del sistema inmunológico. Estos medicamentos generalmente se usan para tratar la psoriasis grave que no responde a otros medicamentos o cuando otros tratamientos están contraindicados.
Solución con el ingrediente activo etanercept.administrado mediante inyección subcutánea. Te muestran cómo hacerlo. Si la psoriasis no mejora después de 12 semanas de tratamiento, se suspende el tratamiento. El principal efecto secundario de etanercept es una erupción en el lugar de la inyección. Dado que etanercept afecta a todo el sistema inmunológico, existe el riesgo de sufrir efectos secundarios peligrosos e incluso infecciones graves. Si ha tenido tuberculosis en el pasado, corre el riesgo de que regrese. Durante el transcurso del tratamiento, el especialista prestará atención a los posibles efectos secundarios.
Solución con sustancia adalimumab.administrado mediante inyección subcutánea. Si los síntomas de la psoriasis no mejoran después de 16 semanas de tratamiento, se suspenderá el tratamiento. Adalimumab puede ser perjudicial para el feto en desarrollo, por lo que las mujeres deben usar anticonceptivos mientras toman este medicamento y durante 5 meses después de completar el tratamiento.
Los principales efectos secundarios del adalimumab son dolor de cabeza, erupción cutánea en el lugar de la inyección y náuseas. Dado que adalimumab afecta a todo el sistema inmunológico, existe el riesgo de sufrir efectos secundarios peligrosos e incluso infecciones graves. Durante el transcurso del tratamiento, el especialista prestará atención a los posibles efectos secundarios.
Sustancia infliximabadministrado mediante goteo intravenoso en el hospital. Si su psoriasis no mejora después de 10 semanas de tratamiento, se suspenderá el tratamiento. El principal efecto secundario del infliximab es el dolor de cabeza. Dado que el infliximab afecta a todo el sistema inmunológico, existe el riesgo de sufrir efectos secundarios peligrosos, incluidas infecciones graves. Durante el transcurso del tratamiento, el especialista prestará atención a los posibles efectos secundarios.
Sustancia ustekinumabadministrado por inyección. Si no se observa ningún efecto 16 semanas después de iniciar el tratamiento, se suspende el tratamiento. Los principales efectos secundarios de esta sustancia son dolor de garganta y sarpullido en el lugar de la inyección. Debido a que ustekinumab afecta a todo el sistema inmunológico, existe el riesgo de sufrir efectos secundarios peligrosos, incluidas infecciones graves. Durante el transcurso del tratamiento, el especialista prestará atención a los posibles efectos secundarios.
Estilo de vida con psoriasis
Para algunas personas, la psoriasis es sólo un problema menor, pero puede tener un impacto significativo en la calidad de vida. Si padece psoriasis, los siguientes consejos pueden resultarle útiles.
Las personas con enfermedades crónicas pueden beneficiarse enormemente del autocuidado. Podrás vivir más tiempo, experimentar menos dolor, ansiedad, depresión y fatiga, vivir una vida más plena y ser más activo e independiente. Un plan de tratamiento le ayudará a adaptar su tratamiento a su estilo de vida.
Durante el tratamiento, es importante seguir todas las instrucciones del médico, incluso si la psoriasis ya ha desaparecido. El tratamiento constante puede ayudar a prevenir ataques recurrentes. Hable con su médico u otro proveedor de atención médica si tiene alguna pregunta o inquietud sobre los medicamentos que está tomando o sus efectos secundarios.
En la mayoría de los casos, la psoriasis es una enfermedad crónica, por lo que es posible que deba hablar con su profesional de la salud con regularidad. Discuta sus síntomas o inquietudes con ellos. Cuanto más sepan, mejor podrán ayudarle.
Las personas con psoriasis tienen un riesgo ligeramente mayor de sufrir diabetes y enfermedades cardíacas, aunque se desconocen los motivos. El ejercicio regular y una dieta saludable no sólo se recomiendan para personas con psoriasis, ya que previenen muchas enfermedades. Una dieta sana y equilibrada y el ejercicio regular reducen el estrés, lo que mejora los síntomas de la psoriasis.
La psoriasis puede provocar que la piel tenga un aspecto desagradable, por lo que quienes la padecen suelen desarrollar baja autoestima y ansiedad. Esto puede provocar depresión, especialmente si los síntomas de la psoriasis empeoran. Su médico conoce el impacto que tiene la psoriasis en su bienestar mental y emocional. Así que habla con él sobre lo que te preocupa o incomoda. Si es necesario, puede sugerir opciones de tratamiento adecuadas.
Entre el 10% y el 20% de las personas con psoriasis desarrollan artritis psoriásica, que se caracteriza por dolor, hinchazón y rigidez de las articulaciones. La artritis psoriásica afecta con mayor frecuencia las articulaciones de los dedos de las manos y los pies. En algunos casos, la columna lumbar y cervical, así como las rodillas. En la mayoría de las personas, la artritis psoriásica ocurre después de un ataque cutáneo de psoriasis, pero en aproximadamente el 20% ocurre antes de que los cambios cutáneos de la psoriasis.
La psoriasis no afecta la fertilidad y las mujeres con psoriasis pueden quedar embarazadas y dar a luz a niños sanos. Para algunas mujeres, la psoriasis desaparece durante el embarazo, mientras que para otras empeora.
¿A qué médico debo contactar?
Puede utilizar nuestro servicio para encontrar un dermatólogo. Un examen y tratamiento completo se puede realizar en clínicas de dermatología. Puede encontrar una lista de estas clínicas, así como reseñas y más información sobre ellas aquí.

















